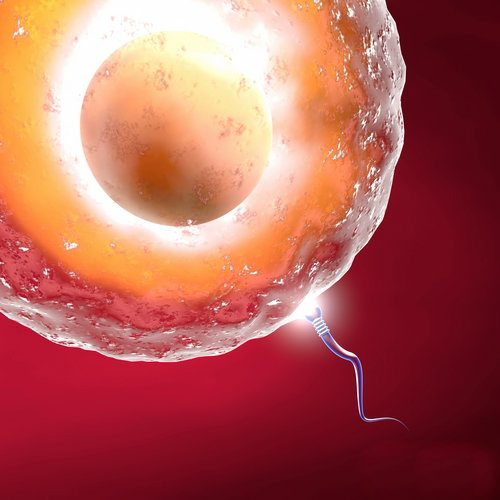
 L’esame del liquido seminale, o spermiogramma, è l’indagine di laboratorio fondamentale a cui deve essere sottoposto l’uomo con problemi di fertilità per una diagnosi certa ed affidabile. È comunque da tenere presente l’alta variabilità dei risultati, per cui, in presenza di un esame anomalo, esso deve essere ripetuto a distanza di tempo: vi sono infatti dei fattori che possono alterare lo spermiogramma, quali l’assunzione di antibiotici, periodi di febbre alta precedenti l’esame, il trasporto impreciso del seme al laboratorio. Lo spermiogramma va eseguito dopo un’astinenza da 3 a 7 giorni. Il liquido seminale deve essere raccolto in un barattolo sterile e mantenuto ad una temperatura stabile (non inferiore a 20°C e non superiore a 30°C) fino al momento dell’analisi, che deve essere effettuata entro un’ora dalla raccolta. L’eiaculato, dopo un periodo di riposo necessario alla sua liquefazione, viene sottoposto ad una analisi macroscopica e ad una microscopica. Fase analitica macroscopica: volume, aspetto, pH, fluidificazione, viscosità ed eventuale presenza di batteri sono i parametri vengono presi in considerazione in questa prima fase analitica. Fase analitica microscopica: concentrazione, motilità e morfologia sono le caratteristiche dell’eiaculato che devono essere necessariamente valutati al fine di un corretto inquadramento diagnostico del paziente con problemi di fertilità. In particolare, vengono valutati, secondo i più recenti parametri WHO 2010: Concentrazione, valori normali ≥ 15.000.000/ml. Motilità, motilità totale A+B+C ≥ 40% (spermatozoi rapidamente progressivi + lentamente progressivi + mobili in situ). Morfologia, forme normali ≥ 4%.
L’esame del liquido seminale, o spermiogramma, è l’indagine di laboratorio fondamentale a cui deve essere sottoposto l’uomo con problemi di fertilità per una diagnosi certa ed affidabile. È comunque da tenere presente l’alta variabilità dei risultati, per cui, in presenza di un esame anomalo, esso deve essere ripetuto a distanza di tempo: vi sono infatti dei fattori che possono alterare lo spermiogramma, quali l’assunzione di antibiotici, periodi di febbre alta precedenti l’esame, il trasporto impreciso del seme al laboratorio. Lo spermiogramma va eseguito dopo un’astinenza da 3 a 7 giorni. Il liquido seminale deve essere raccolto in un barattolo sterile e mantenuto ad una temperatura stabile (non inferiore a 20°C e non superiore a 30°C) fino al momento dell’analisi, che deve essere effettuata entro un’ora dalla raccolta. L’eiaculato, dopo un periodo di riposo necessario alla sua liquefazione, viene sottoposto ad una analisi macroscopica e ad una microscopica. Fase analitica macroscopica: volume, aspetto, pH, fluidificazione, viscosità ed eventuale presenza di batteri sono i parametri vengono presi in considerazione in questa prima fase analitica. Fase analitica microscopica: concentrazione, motilità e morfologia sono le caratteristiche dell’eiaculato che devono essere necessariamente valutati al fine di un corretto inquadramento diagnostico del paziente con problemi di fertilità. In particolare, vengono valutati, secondo i più recenti parametri WHO 2010: Concentrazione, valori normali ≥ 15.000.000/ml. Motilità, motilità totale A+B+C ≥ 40% (spermatozoi rapidamente progressivi + lentamente progressivi + mobili in situ). Morfologia, forme normali ≥ 4%.
Lo spermiogramma potrebbe rilevare: Assenza di liquido seminale; Azoospermia (assenza di spermatozoi); Oligospermia (ridotto numero di spermatozoi); Astenospermia (ridotta motilità degli spermatozoi); Teratozoospermia (difetti nella forma degli spermatozoi).
orari di apertura
lunedi'/venerdi'
8.30 - 19.00
sabato
8.30 - 12.30
Via Conte Rosso 12
Campobasso
prenota online
e' possibile fare richiesta di
prenotazione direttamente
dal nostro sito.
responsabili
Dott.ssa Ida Vercillo Martino
Dott.ssa Maria Durante
ginecologhe
contatti
 |
info@studiogines.it |
 |
0874 418636 |
| FAX | 0874 979859 |
 Prestazioni
Prestazioni